Sisällys
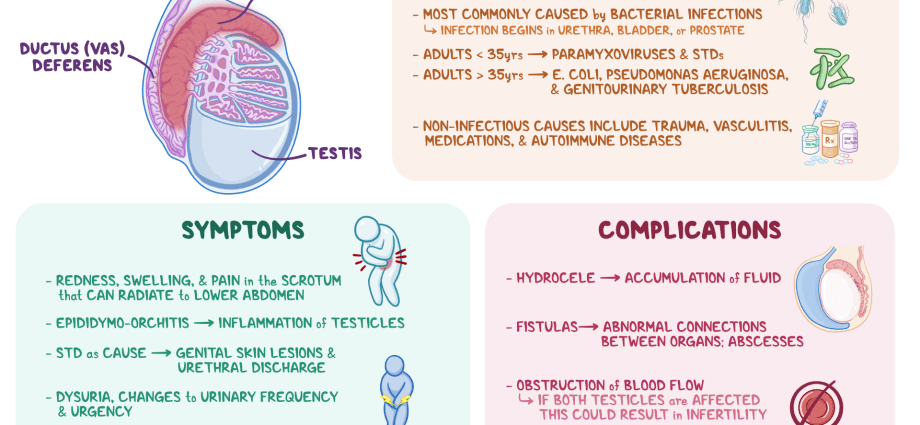
Epididymiitti on erityismuodostelman tulehduksellinen leesio, joka näyttää kapealta putkelta, joka sijaitsee kiveksen ylä- ja takana ja joka edistää ja kypsyttää siittiöitä – lisäkiveksiä (epididymis).
Yleisin lisäkivestulehdus 19-35-vuotiailla miehillä. Patologia tässä iässä on yleinen syy sairaalahoitoon. Hieman harvemmin tauti rekisteröidään vanhuksilla, ja lapsilla ei esiinny lähes koskaan epididimiittiä.
Edidymiitin tyypit ja syyt
Taudilla voi olla monia eri syitä, sekä tarttuvia (virusten, bakteerien, sienten patogeenisten vaikutusten vuoksi) että ei-tarttuvia. Bakteeriperäinen lisäkivestulehdus on yleisin. Uskotaan, että nuorilla (15–35-vuotiailla) taudin aiheuttaa yleensä sukupuolitaudit (STI), kuten klamydia, tippuri jne. Vanhuksilla ja lapsilla ongelma liittyy mikro-organismeihin, jotka yleensä aiheuttavat virtsateiden sairaudet (esimerkiksi enterobakteerit). Lisäkivestulehduksen syy voi olla myös spesifinen patologia, kuten tuberkuloosi (tuberkuloottinen lisäkivestulehdus) jne.
Joskus ehdollisesti patogeeninen (eli jatkuvasti läsnä elimistössä, mutta ei normaalisti sairauteen johtava) Candida-suvun sienestä tulee patologian aiheuttaja, sitten he puhuvat kandidisidisesta lisäkivestulehduksesta. Tässä tapauksessa antibioottien irrationaalinen käyttö, immuniteetin heikkeneminen voi provosoida taudin kehittymistä.
Ehkä patologisen prosessin esiintyminen lisäkiveksessä taustalla: • sikotauti ("sikotauti") - korvasylkirauhasten tulehdus; • angina pectoris; • influenssa; • keuhkokuume; • erityisen usein läheisten elinten infektiot – virtsaputkentulehdus (virtsaputken tulehduksellinen patologia), vesikuliitti (siemenrakkulat), eturauhastulehdus (eturauhanen) jne.
Joskus infektio tunkeutuu lisäkkeeseen myös tiettyjen manipulaatioiden seurauksena: endoskopia, katetrointi, virtsaputken bougienage (diagnostinen toimenpide, joka suoritetaan ottamalla käyttöön erityinen instrumentti - bougie).
Ei-tarttuvaa lisäkivestulehdusta voi esiintyä esimerkiksi: • kun sitä hoidetaan lääkkeellä, kuten amiodaronilla, rytmihäiriöihin; • Steriloinnin jälkeen poistamalla/ligoimalla verisuonet (johtuen imeytymättömien siittiöiden kertymisestä) – granulomatoottinen lisäkivestulehdus.
On olemassa akuutti (sairauden kesto ei ylitä 6 viikkoa) ja krooninen lisäkivestulehdus, jolle on ominaista vallitseva molempien lisäkkeiden vaurio, usein kehittyy tuberkuloosivaurioilla, kuppa (kesto yli kuusi kuukautta).
Ilmeisten vakavuudesta riippuen erotetaan lievä, keskivaikea ja vaikea lisäkivestulehdus.
Riskitekijät
Koska lisäkivestulehdus on useimmiten sukupuolitautien seuraus, pääasiallinen riskitekijä patologian kehittymiselle on suojaamaton seksi. Muita provosoivia hetkiä: • lantion, perineumin, kivespussin vammat, myös leikkauksen seurauksena (adenomektomia jne.); • poikkeavuudet urogenitaalisen järjestelmän kehityksessä; • virtsateiden rakenteelliset häiriöt (kasvaimet, eturauhasen liikakasvu jne.); • viimeaikaiset kirurgiset toimenpiteet virtsaelimiin; • lääketieteelliset manipulaatiot – sähköstimulaatio (kun esiintyy verisuonten monisuuntaisia supistuksia, jotka voivat aiheuttaa mikrobien "imemisen" virtsaputkesta), lääkkeiden infuusio virtsaputkeen, katetrointi, hieronnat jne.; • eturauhasen liikakasvu; • peräpukamat; • painonnosto, fyysinen rasitus; • toistuva yhdynnän keskeytys, erektio ilman yhdyntää; • kehon puolustuskyvyn heikkeneminen vakavan patologian (diabetes, AIDS jne.), hypotermian, ylikuumenemisen jne. seurauksena.
Lisäkivestulehduksen oireet
Sairauden puhkeaminen ilmenee vakavina oireina, jotka riittävän hoidon puuttuessa yleensä pahenevat. Lisäkivestulehduksessa voi esiintyä: • tylsää kipua kivespussin toisella puolella / kiveksessä ja mahdollisesti säteilytystä nivusiin, ristiluuhun, perineumiin ja alaselkään; • terävä kipu vaurioituneella alueella; • lantiokipu; • punoitus, kohonnut paikallinen kivespussin lämpötila; • lisäkkeen turvotus/koon kasvu, kovettuma; • kasvainmainen muodostuminen kivespussissa; • vilunväristykset ja kuume (jopa 39 astetta); • yleinen terveydentilan heikkeneminen (heikkous, ruokahaluttomuus, päänsärky); • nivusimusolmukkeiden lisääntyminen; • kipu virtsaamisen, ulostamisen aikana; • lisääntynyt virtsaaminen, äkillinen halu; • kipu yhdynnän ja siemensyöksyn aikana; • veren esiintyminen siemennesteessä; • vuotoa peniksestä.
Erityinen diagnostinen merkki on, että kivespussin nousu voi johtaa oireiden lievitykseen (positiivinen Prenin merkki).
Taudin kroonisessa kulmassa ongelman merkit voivat olla lievempiä, mutta kivespussin arkuus ja suureneminen sekä usein myös tiheä virtsaaminen jatkuvat.
Tärkeä! Akuutti kipu kiveksissä on osoitus välittömästä lääkärin hoidosta!
Menetelmät sairauden diagnosoimiseksi ja havaitsemiseksi
Ensimmäinen diagnostinen toimenpide diagnoosin tekemisessä on lääkärin tutkimus kiveksen vahingoittuneesta puolesta, nivusissa olevista imusolmukkeista. Jos epäillään eturauhasen laajentumisesta johtuvaa lisäkivestulehdusta, tehdään peräsuolen tutkimus.
Lisäksi käytetään laboratoriomenetelmiä: • sivelyä virtsaputkesta mikroskooppiseen analyysiin ja sukupuolitautien aiheuttajan eristämiseen; • PCR-diagnostiikka (patogeenin havaitseminen polymeraasiketjureaktiolla); • veren kliininen ja biokemiallinen analyysi; • virtsaanalyysi (yleinen, "3 kupin testi" peräkkäisellä virtsaamisella 3 kupissa, kulttuuritutkimus jne.); • siemennesteen analyysi.
Instrumentaalinen diagnostiikka sisältää seuraavat: • Kivespussin ultraääni leesioiden, tulehduksen vaiheen, kasvainprosessien määrittämiseksi, veren virtausnopeuden arvioinnin (Doppler-tutkimus); • ydinskannaus, jossa injektoidaan pieni määrä radioaktiivista ainetta ja seurataan verenkiertoa kiveksissä erityislaitteilla (mahdollistaa lisäkivestulehduksen, kivesten vääntymisen diagnosoinnin); • kystouretroskopia – optisen instrumentin, kystoskoopin, vieminen virtsaputken kautta elimen sisäpintojen tutkimiseksi.
Tietokonetomografiaa ja magneettikuvausta käytetään harvemmin.
Edidymiitin hoito
Edidymiitin hoito suoritetaan tiukasti asiantuntijan - urologin - valvonnassa. Tutkimuksen jälkeen taudinaiheuttajan tunnistaminen, melko pitkä, jopa kuukauden tai enemmän, määrätään antibioottihoito.
Valmisteet valitaan ottaen huomioon patogeenisen mikro-organismin herkkyys, jos patogeenin tyyppiä ei voida määrittää, käytetään laajakirjoista antibakteerista ainetta. Tärkeimmät lääkkeet lisäkivestulehdukseen, erityisesti muiden urogenitaalisten sairauksien ja nuorten ihmisten yhteydessä, ovat fluorokinoloniryhmän antibiootit. Tetrasykliinejä, penisilliinejä, makrolideja, kefalosporiineja, sulfalääkkeitä voidaan myös määrätä. Tilanteessa, jossa sairauden aiheuttaa sukupuolitauti, edellytetään potilaan seksikumppanin samanaikaista hoitoa.
Tulehdusprosessin ja kivun lievittämiseksi lääkäri suosittelee myös ei-steroidisia tulehduskipulääkkeitä (kuten indometasiinia, nimesiiliä, diklofenaakkia jne.), Kovalla kivulla suoritetaan spermaattisen johdon novokaiiniesto. Voidaan lisäksi suositella: • vitamiinien ottamista; • fysioterapia; • entsymaattiset, imeytyvät (lidaasi) ja muut valmisteet.
Sairauden lievässä kulussa sairaalahoitoa ei tarvita, mutta jos tila pahenee (lämpötila nousee yli 39 astetta, yleisiä myrkytyksen ilmenemismuotoja, lisäyksen merkittävä lisääntyminen), potilas lähetetään sairaalaan. Jos vaikutusta ei ole, voidaan tarvita eri antibiootti. Jos sairaus on jatkuvaa, erityisesti kahdenvälisten leesioiden kanssa, epäillään patologian tuberkuloosista luonnetta. Tällaisessa tilanteessa tarvitaan ftisiourologin konsultaatio ja diagnoosin vahvistamisen jälkeen spesifisten tuberkuloosilääkkeiden nimittäminen.
Kroonisen muodon hoito suoritetaan samalla tavalla, mutta kestää kauemmin.
Lääkityksen lisäksi potilaan tulee noudattaa seuraavia sääntöjä: • noudatettava vuodelepoa; • aikaansaada kivespussin kohotettu asema esimerkiksi telaan kierretyn pyyhkeen avulla; • sulje pois raskas nostaminen; • noudata tiukasti absoluuttista seksuaalista lepoa; • sulje pois mausteisten, rasvaisten ruokien kulutus; • varmista riittävä nesteen saanti; • laita kivespussiin viileitä kompressioita/jäätä tulehduksen lievittämiseksi; • käytä suspensoriumia – kivespussia tukevaa erityistä sidettä, joka varmistaa kivespussin loppuosan, estää sitä tärisemästä kävellessä; • käytä tiukkoja elastisia shortseja, uimahousuja (voidaan käyttää kunnes kipuoireet häviävät).
Kunto paranee, kevyt tavanomainen fyysinen toiminta on sallittua: kävely, juoksu, pyöräilyä lukuun ottamatta. On tärkeää välttää yleistä ja paikallista hypotermiaa hoitovaiheen aikana ja sen lopussa.
Antibioottihoidon päätyttyä, noin 3 viikon kuluttua, sinun tulee kääntyä lääkärin puoleen uudelleentestausta varten (virtsa, siemensyöksy) infektion täydellisen häviämisen varmistamiseksi.
Perinteistä lääketiedettä voidaan käyttää vain pääterapeuttisen kurssin lisänä ja vain hoitavan lääkärin luvalla. Perinteiset lisäkivestulehdusta sairastavat parantajat suosittelevat seuraavien aineiden käyttöä: • puolukan lehdistä, tansynkukista, korteesta; • nokkosenlehdet, minttu, lehmuskukka ja muut kasviperäiset valmisteet.
Kun tällainen komplikaatio, kuten märkivä paise, kehittyy, suoritetaan märkimisen kirurginen avaaminen. Vakavissa tilanteissa saattaa olla tarpeen poistaa osa tai kaikki vahingoittunut lisäke. Lisäksi leikkaukseen turvaudutaan: • epididymiitin kehittymistä aiheuttavien fyysisten poikkeavuuksien korjaamiseen; • jos epäillään lisäkiveskiveksen vääntymistä/kiinnittymistä (hydatidit); • joissakin tilanteissa, joissa on tuberkuloosi epididymiitti.
Komplikaatiot
Yleensä epididymiitti hoidetaan hyvin antibakteerisilla lääkkeillä. Riittävän hoidon puuttuessa voi kuitenkin kehittyä seuraavia komplikaatioita: • patologian siirtyminen krooniseen muotoon; • kahdenvälisen leesion esiintyminen; • orkipididymiitti – tulehdusprosessin leviäminen kiveksiin; • kivesten paise (märkivä, rajoitettu tulehdus elimen kudoksissa); • kiinnikkeiden kehittyminen kiveksen ja kivespussin välillä; • kivesinfarkti (kudosnekroosi), joka johtuu verenkierron heikkenemisestä; • kivesten surkastuminen (tilavuusmittojen pieneneminen, jota seuraa siittiöiden tuotannon häiriintyminen ja testosteronin tuotannon väheneminen); • fistelien muodostuminen (kapeat patologiset kanavat, joissa on märkivä vuoto) kivespussiin; • Lapsettomuus on seurausta sekä siittiöiden tuotannon vähenemisestä että sen normaalille etenemiselle muodostuvien esteiden muodostumisesta.
Edidymiitin ehkäisy
Tärkeimmät lisäkivestulehduksen ehkäisytoimenpiteet ovat: • terveelliset elämäntavat; • turvaseksiä; • määrätty seksielämä; • toistuvien virtsatieinfektioiden oikea-aikainen havaitseminen ja poistaminen; • kivesvaurioiden ehkäisy (suojavarusteiden käyttäminen traumaattista urheilua harjoitettaessa); • henkilökohtaisen hygienian vaatimusten noudattaminen; • ylikuumenemisen, hypotermian poissulkeminen; • tartuntatautien ehkäisy/asianmukainen hoito (mukaan lukien rokotukset sikotautia vastaan) jne.